Cirhóza pečene je vážne zjazvenie pečene a zlá funkcia pečene pozorovaná v terminálnych štádiách chr...
Vylučovacia sústava
Vylučovacia sústava je kľúčovou súčasťou nášho tela, ktorá zabezpečuje, aby sme sa zbavovali odpadových látok a udržiavali rovnováhu tekutín. Táto sústava pozostáva z rôznych orgánov a tkanív, ktoré spolupracujú na filtrovaní odpadových látok z nášho tela a vylučovaní ich z organizmu.
V tejto rubrike sa pozrieme na to, ako táto sústava funguje a prečo je tak dôležitá pre náš organizmus.
1. Čo je vylučovacia sústava?
Vylučovacia sústava zabezpečuje, aby sme sa zbavovali odpadových látok, ktoré vznikajú v dôsledku metabolizmu nášho tela. Tieto odpadové látky môžu byť toxické pre náš organizmus, preto ich musíme vylúčiť z tela.
Okrem toho vylučovacia sústava tiež reguluje množstvo tekutín v našom tele a udržiava ich rovnováhu.
2. Ako funguje vylučovacia sústava?
Vylučovacia sústava pozostáva z rôznych orgánov a tkanív, ktoré spolupracujú na filtrovaní odpadových látok z krvi a vylučovaní ich z organizmu. Tieto orgány zahŕňajú obličky, močové cesty, pečeň a pankreas.
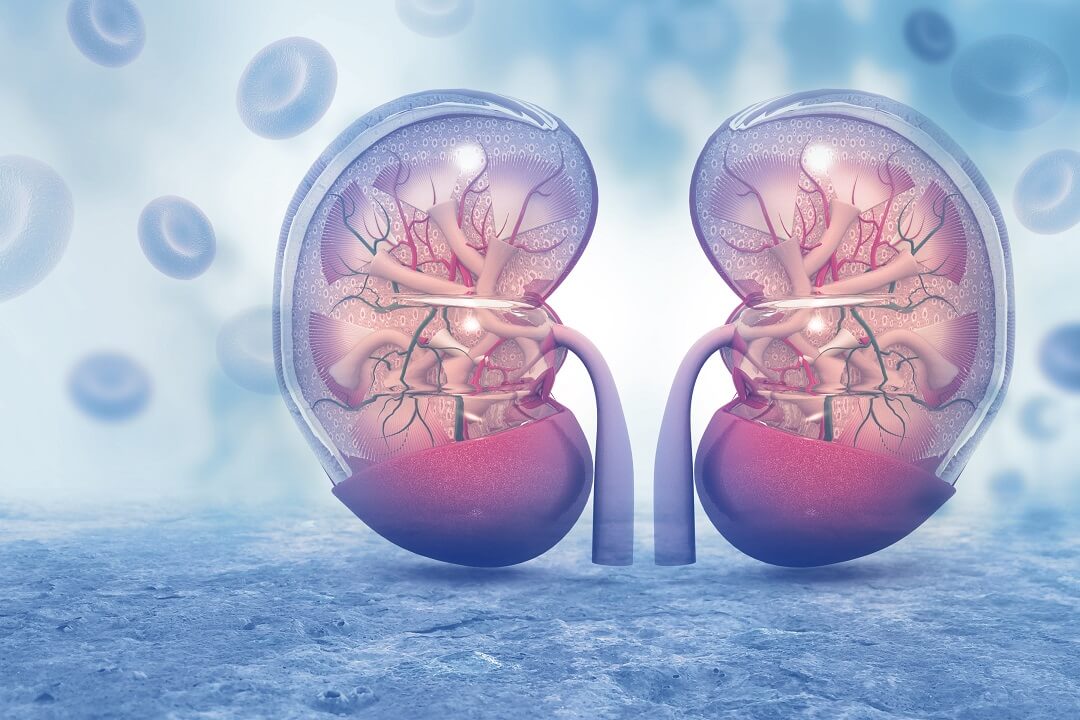
a) Obličky
Obličky sú hlavným orgánom vylučovacej sústavy. Ich hlavnou úlohou je filtrácia krvi a vylučovanie odpadových látok v moči. Obličky tiež regulujú množstvo vody a elektrolytov v našom tele.
b) Močové cesty
Močové cesty zahŕňajú močové kanály, močovú trubicu a močový mechúr. Tieto orgány zabezpečujú prenos moču z obličiek do močového mechúra a jeho vylučovanie von z tela.
c) Pečeň a pankreas
Pečeň a pankreas sú tiež dôležitými orgánmi vylučovacej sústavy. Pečeň sa podieľa na rozklade toxických látok v tele a ich premenení na neškodné látky, ktoré môžu byť ďalej spracované a vylúčené z tela.
d) Tráviaci trakt
Tráviaci trakt je tiež súčasťou vylučovacej sústavy, pretože cez neho prechádzajú odpadové látky vylúčené z tela spolu s tráveninou.
3. Prečo je vylučovacia sústava dôležitá pre organizmus?
Vylučovacia sústava je kľúčovou súčasťou nášho tela, pretože zabezpečuje, aby sme sa zbavovali toxických odpadových látok a udržiavali rovnováhu tekutín v tele. Ak by tieto látky zostávali v tele, mohli by spôsobiť zdravotné problémy a ohroziť náš život.
Okrem toho vylučovacia sústava tiež hrá dôležitú úlohu pri regulácii krvného tlaku a hladiny elektrolytov v tele.
4. Ako sa môžeme starať o vylučovaciu sústavu?
Existuje niekoľko spôsobov, ako sa môžeme starať o našu vylučovaciu sústavu a zabezpečiť jej správne fungovanie.
a) Pitný režim
Dostatočné množstvo pitnej vody je kľúčové pre správne fungovanie vylučovacej sústavy. Pitný režim by mal zahŕňať najmenej 2 litre vody denne.
b) Zdravá strava
Zdravá strava, bohatá na ovocie, zeleninu, celozrnné potraviny a chudé bielkoviny, môže pomôcť pri regulácii hladiny toxických látok v tele a udržiavaní rovnováhy tekutín.
c) Cvičenie
Cvičenie môže pomôcť pri udržiavaní zdravej hmotnosti a podporiť správne fungovanie vylučovacej sústavy.
d) Ochrana pred infekciami
Prevencia infekcií, ako napríklad infekcie močových ciest, môže pomôcť udržiavať zdravie vylučovacej sústavy.
Zhrnutie
Vylučovacia sústava je dôležitou súčasťou nášho tela, ktorá zabezpečuje, aby sme sa zbavovali odpadových látok a udržiavali rovnováhu tekutín. Táto sústava pozostáva z rôznych orgánov a tkanív, ktoré spolupracujú na filtrovaní odpadových látok z nášho tela a vylučovaní ich z organizmu.